Poštovani čitatelji, počinjem objavljivati sažetke izlaganja predavača na 2. Znanstvenom i stručnom simpoziju ZNANOST ILI DOGMA, održanog 20. listopada 2024. u Zagrebu.
Počinjem sa akademikom, prof. Krešimirom Pavelićem. Poveznica sa izlaganja:
https://www.youtube.com/watch?v=W5vP9PN5y_4
MEDICINA NA PREKRETNICI

Nedvojbeno je da medicina bilježi ogromne uspjehe, ali nažalost i ogromne padove. Neke od uspjeha bilježimo u području tzv. interventne medicine ali i u razvoju sofisticirane opreme dok s druge strane današnja medicina ne može riješiti neke elementarne probleme poput pretilosti, alergija, općenito epidemije kroničnih bolesti te potrebe za doživotnim receptima. Sve to ogleda se u skraćenju životnog vijeka i slično. U posljednje smo vrijeme izloženi nekim čimbenicima čiji učinci bi najblaže rečeno mogli biti upitni za zdravlje: potencijalno štetnim tragovima/česticama na nebu i ljudskog utjecaja na atmosferske prilike, utjecaja cjepiva i „cjepiva“, pogotovo nove generacije neprovjerenih modRNA „cjepiva“, potencijalno štetnog učinka elektromagnetskog zračenja, pesticida itd. Sve su to faktori koji mogu doprinijeti razvoju kroničnih bolesti s kojima se suvremena medicina ne može adekvatno nositi. U eliminaciji ili barem raščišćavanju pitanja oko toga ključnu bi ulogu trebalo imati javno zdravstvo. No čini se da je to javno zdravstvo itekako podložno negativnim utjecajima politike, ekonomije (novca). Javno je zdravstvo u velikoj krizi. Krajnje je vrijeme da se današnja medicina reorganizira i oslobodi negativnih utjecaja jer medicina je javno dobro.
Kako to današnje stanje izgleda u stvarnosti. Skraćen je nažalost životni vijek premda svi mi želimo nešto bolje za našu djecu i unuke. Ali ništa se neće promijeniti dok ne budemo imali nekoga tko je voljan preuzeti zadatak čišćenja svega onoga što doprinosi ovom stanju a to je prema riječima J.F. Kenedya ml. čišćenje korumpiranih "zdravstvenih" i inih agencija i organizacija, te pozivanje farmaceutskog lobija na odgovornost za njihovo namjerno nedjelovanje koje šteti i sakati milijune. Istodobno ti isti subjekti nastavljaju ostvarivati rekordnu dobit dajući mrvice lokalnim političarima, liječnicima i medijima.
Najbolji zdravstveni sustavi
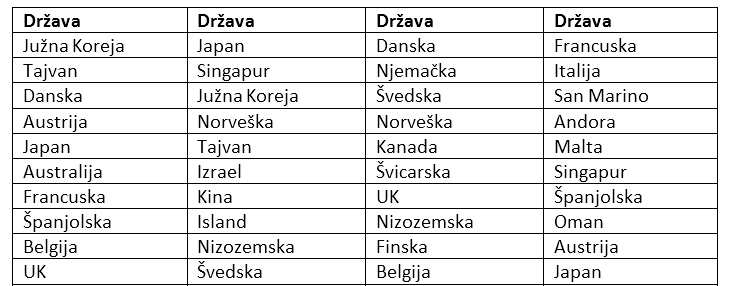
Stanoviti uvid u stanje zdravstvenog sustava pojedine zemlje daje npr. rang-lista 10 najboljih zdravstvenih sustava na svijetu. Međutim, rang-lista ima nekoliko i slagane su po različitim kriterijima te je shodno tome heterogena, ovisno o izvorima. Bez obzira na izvore, Hrvatska je je dosta nisko na rang-listama i zauzima mjesto ispod 40. Ipak, da bi se dobio uvid u to kakav je zdravstveni sustav pojedinim zemljama, valja pogledati koje se zemlje pojavljuju na tim listama među prvih 10. Vidimo da se zemlje poput Južne Koreje, Danske, Tajvana, Austrije, Japana, Francuske, Singapura, Španjolske, UK, Belgije, Norveške, Japana pojavljuju barem u dvije različite rang-liste. Zemlje poput Švedske, Švicarske, Njemačke itd. za koje se povijesno smatra da imaju prestižan zdravstveni sustav, ne pojavljuju se na nekim rang-listama. Zanimljivo je da se SAD nalazi na začeljima, vjerojatno zbog svojeg ne-univerzalnog sustava koji nekim slojevima društva praktički ne osigurava zdravstvenu zaštitu.
Tablica 1. Rang liste 10 najboljih zdravstvenih sustava
Univerzalni i ne-univerzalni sustav osiguranja
Pogledajmo neke financijske aspekte današnje medicine. Zdravstvenu je skrb moguće podijeliti na univerzalnu i ne-univerzalnu. Mnoge razvijene zemlje imaju univerzalnu zdravstvenu skrb koju financira država (poznatu i kao zdravstvena skrb s jednim platiteljem). U tom je sustavu zdravstvena zaštita dostupna svim građanima bez obzira na njihov prihod ili radni status. Još jedna popularna opcija je korištenje univerzalnog javnog sustava osiguranja u kojem vlada obično zadržava dio plaća radnika koji ide na zdravstveno osiguranje. Ovaj sustav između ostalih koriste Kina, Francuska, Japan i Južna Koreja. Nekoliko zemalja, uključujući Nizozemsku i Švicarsku, koristi univerzalni privatni sustav zdravstvenog osiguranja. Građane s niskim primanjima, koji si ne mogu priuštiti osiguranje, država subvencionira.
Skupina zemalja, koja uključuje Demokratsku Republiku Kongo, Etiopiju i SAD, koristi ne-univerzalni sustav osiguranja. U tom slučaju neki građani imaju privatno zdravstveno osiguranje, neki mogu dobiti subvencionirano javno zdravstvo, dok neki uopće nisu osigurani. Situacija u hrvatskoj medicini doista nije ružičasta. Iako Hrvatska spada u red zemalja s univerzalnim sustavom zdravstvenog osiguranja, problemi se nagomilavaju iz godine u godinu. Toga su svjesni, prije svega ljudi kojima primarna medicina treba a njih se pomalo upućuje na privatni sustav. Dakle, unatoč činjenici da hrvatsko zdravstvo ima univerzalni sustav zdravstvenog osiguranja, medicina polako klizi ka ne-univerzalnom sustavu.
Prihodi i rashodi Hrvatskog zavoda za zdravstveno osiguranje (HZZO)
Ukupni prihodi Hrvatskog zavoda za zdravstveno osiguranje (HZZO) tijekom 2023. godine ostvareni su u iznosu od 5.1 milijardu eura (oko 37 milijardi kuna) ili 14,07 % više u odnosu na ostvarenje u prethodnoj godini. U strukturi ukupnih prihoda, sve tri vrijednosno značajne stavke bilježe značajan nominalni rast. Tako prihodi od doprinosa iznose 4 milijarde eura, što je povećanje od 14,3 %, prihodi od proračuna ostvareni su u iznosu od 710 milijuna eura, što je 11,8 % više, a prihodi po posebnim propisima 402 milijuna eura, ili 12,5 % više.
Ukupni rashodi u 2023. godini iznosili su 5.1 milijardu eura što je 15,8 % više od rashoda u prethodnoj godini kada su iznosili 4.4 milijarde €
Tablica 2. Prihodi i rashodi HZZO u 2023. godini
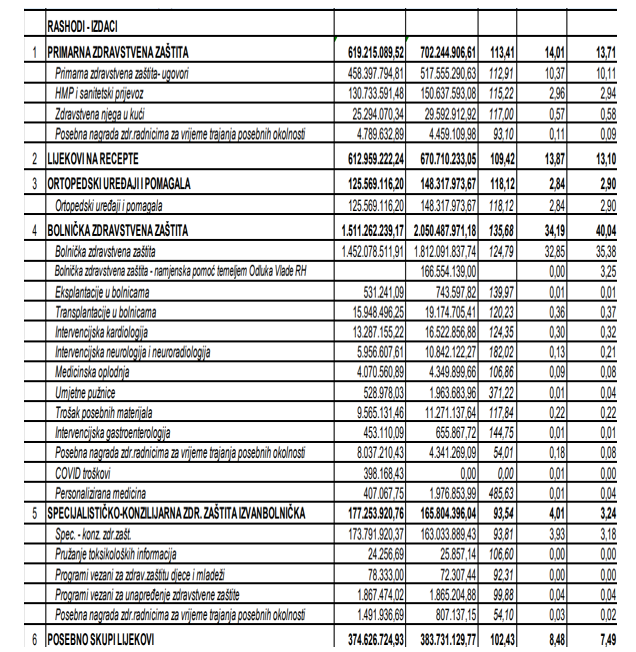
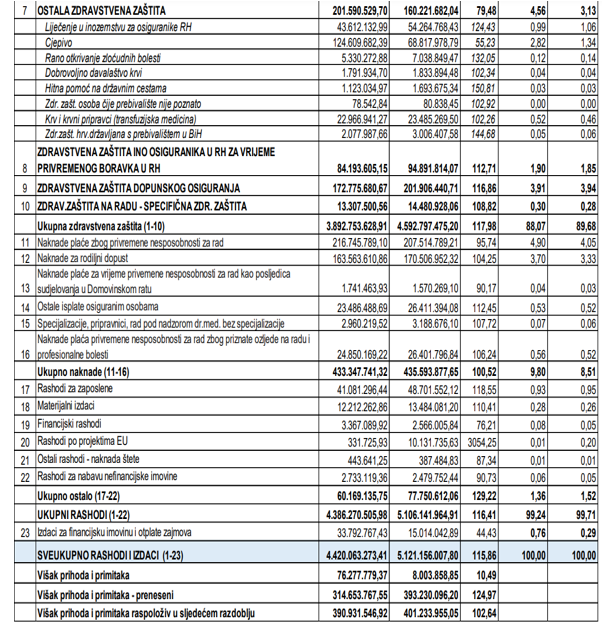
Kao što se vidi u strukturi rashoda na primarnu zaštitu se ukupno troši 702 milijuna € a na lijekove na recepte i posebno skupe lijekove 383 milijuna €, a to je ukupno milijarda i 80 milijuna €. U postocima izraženo na lijekove se troši 40% više u odnosu na primarnu zdravstvenu zaštitu!
Na cjepiva se u 2022. godini potrošilo čak 124 milijuna €, a u 2023.potrošnja je pala na 68 milijuna. (Zamislimo koliko se CT-a i magneta moglo kupiti? Jedan odličan magnet košta oko 1,5 milijuna €)!. Za krvne prerađevine plaća se oko 23 milijuna € (a sve to može raditi Imunološki zavod koji bi samo od toga i zmijskih protuotrova mogao živjeti!). Sve to pokazuje da prostora za racionalizaciju itekako ima. Pravo je pitanje zbog čega se takva racionalizacija ne provodi! Radi li se tu o nedostatnoj viziji, ignoriranju problema, nekim parcijalnim interesima ljudi koji upravljaju zdravstvom ili nečem sasvim drugom.
Možemo zaključiti kako su prihodi HZZO relativno veliki čak i u odnosu na prosjek izdvajanja ostalih članica EU za zdravstvo. Problem je, međutim, u rashodima. O razlozima možemo razgovarati. Spomenut ću samo neke: rascjepkanost sustava, loše upravljanje troškovima, i prevelik utjecaj politike na sustav.
Svatko može vidjeti i po drugim stavkama što strši s obzirom na svoje područje. No i pogled na same brojke dovoljno je instruktivan. (Podaci su izvučeni iz godišnjeg izvještaja HZZO-a za 2023.godinu9.
Čini se da je Izvrnuta struktura rashoda i to na štetu primarne zdravstvene zaštite (PZZ) a u korist farmaceutske industrije. Već neko vrijeme zapažaju se negativni trendovi u Primarnoj zdravstvenoj zaštiti. U 2021.godini u Hrvatskoj je bilo oko 2.340 timova u PZZ-u. Zabrinjava trend sve bržeg smanjenja broja liječnika u manjim mjestima, sve više zatvorenih ambulanti. Postojeći timovi liječnika obiteljske medicine opterećuju se dodatno preuzetim pacijentima što povećava opterećenje, umor, skraćivanje vremena za pacijenta itd. Tamo gdje prestane pružanje primarne zdravstvene zaštite ubrzava se iseljavanje.
Rješenja
Rješenja će nažalost ovisiti najprije o vanjskim pa tek onda o unutarnjim faktorima. Od vanjskih faktora ključnu će ulogu imati oslobađanje medicine od farmaceutskog obruča (defarmaceutizacija medicine). Farmaceutski lobi najveći je gutač sredstava koja društvo daje za medicinu. Troškovi rastu iz godine u godinu i nitko to sa sadašnjim znanjem i umijećem ne može kontrolirati bez korjenitih zahvata. Da bi se takvi troškovi regulirali potrebno je osloboditi se patentnog obruča, klinička istraživanja staviti pod nadzor države što je navodno glavni razlog da farmaceutska industrija razvija tako skupe lijekove. Treba naći finu ravnotežu između primjene farmaceutskih proizvoda s jedne strane i prirodnih produkata s druge strane. Potrebno je nadalje isključiti sve potencijalne vanjske nokse koje mogu utjecati na zdravlje (o tome se gotovo svakodnevno piše u alternativnim elektronskim medijima diljem svijeta što središnji mediji proglašavaju teorijom zavjere! Tek kad se ti vanjski utjecaji koliko-toliko dovedu u red (a to ovisi i o dotičnim vladama), čitav se niz rješenja nameće i unutar vlastite države. Uglavnom su to kratkoročna ali učinkovita rješenja. Jedno od ključnih je transformacija čitavog sustava značajnim jačanjem primarne zdravstvene zaštite (PZZ). Vjeruje se da primarna zdravstvena zaštita ima važnu ulogu u suočavanju s izazovima zdravstvene skrbi s kojima se mnoge zemlje suočavaju, uključujući rastuće troškove zdravstvene skrbi, sve veću prevalenciju kroničnih stanja i multimorbiditeta, zdravstvene nejednakosti i hospitalizaciju koja se potencijalno može izbjeći. Ovi izazovi predstavljaju ogroman pritisak na zdravstvene sustave. Pretpostavlja se da će primarna skrb ublažiti dio pritiska povećanjem zdravlja stanovništva uz niže troškove.
Primarna zdravstvena zaštita prema nekim po istraživanjima može riješiti oko 70% svih problema pacijenata. U Hrvatskoj se dogodio obrat, PZZ se preselio u bolničke sustave pa je sekundarna zdravstvena zaštita postala dominantno primarna. Taj poremećaj se mora hitno otkloniti, jer poskupljuje liječenja, guši sekundarnu zdravstvenu zaštitu u razvoju specijalizacija za teže bolesti. Takav sustav je neodrživ, neefikasan i proizvodi sve veće štete i pacijentima i zdravstvenom osoblju.
Manje-više ćemo se složiti oko konstatacije da je potrebno reformirati sustav zdravstvenog osiguranja. HZZO bi trebao financirati medicinske usluge bez obzira da li ih pružaju državne ili privatne zdravstvene usluge, a ne kao što je to sada plaćati paušalno državne zdravstvene ustanove što uključuje i kupovinu opreme ulaganje u infrastrukturu i ostalo. HZZO ne može više biti samo centar redistribucije prikupljenog novca.
Jedan od prijedloga je i formiranje tzv. Disease related centers i stimuliranje personaliziranog pristupa. Vrednovanje ustanova trebalo bi biti prema rezultatima liječenja, a ne prema broju usluga. Neophodno je poboljšati obiteljsku medicinu na način da se liječnici obiteljske medicine rasterete administrativnih poslova, ali i da se od njih traži kontinuirana i obvezna edukacija te bolja povezanost s bolničkim sustavom. S tim u vezi potrebno je poboljšati sustav edukacije tako da se otvori konkurencija među fakultetima i potiče otvaranje novih na način da se financiraju prema broju studenata i aktivnostima fakulteta na međunarodnom planu. Potrebno je i stimulirati osnivanje profesionalnih udruga iz određenih područja medicine i njihovog vrednovanja prema njihovom međunarodnom ugledu.
Utjecaj politike na ishode reformi nije zanemariv. Svi dosadašnji pokušaji reformi zdravstva, a bilo ih je oko 17 nisu popravile, već naprotiv pogoršale stanje u zdravstvu. Nužno je drastično smanjiti utjecaj politike na zdravstveni sustav jer je dosadašnja praksa poticala negativnu selekciju kadrova, poslušnost a ne kreativnost i razne oblike klijentelizma i korupcije. U svjetlu nedavnih zbivanja oko Svjetske zdravstvene organizacije (SZO), utjecaja farmaceutskog lobija te tzv. pandemije i cijepljenja, neophodno je isčlaniti se iz SZO i odmaknuti se od te organizacije sve dok se ona ne vrati na svoje početno funkcioniranje. Potrebno je nadalje smanjiti poguban utjecaj tzv. farmaceutizacije medicine te dati prostor personaliziranoj i integrativnoj medicini (otpori farma sektora). Događanja oko pandemije, cijepljenja i najava novih pandemija odvode medicinu u posve krivom pravcu. Shodno tome, potrebno je revidirati kalendar cijepljenja i vrste cjepiva tj. istražiti njihov eventualni utjecaj na epidemiju kroničnih bolesti. Iz pregleda financija prošle godine vidimo kuda ide najviše novca dodijeljenog zdravstvu.
Zašto nam je potrebna nova strategija za zdravstvena istraživanja u Europi
European Medical Research Council koji je djelovao u okviru European Science Foundation (EMRC-ESF) još je u studenom 2012. godine raspravljao o ovoj važnoj temi. Autor ovog teksta bio je članom tog tijela I sudjeovao je u raspravi (https://sciencebusiness.net/news/75940/Why-we-need-a-new-strategy-for-health-research-in-Europe). Naime, EMRC-ESF, zajedno sa znanstvenim društvima i skupinama pacijenata pozivaju na povećanje sredstava za biomedicinsku znanost i stvaranje Europskog fonda za klinička istraživanja.
Zdravlje i zdravstvena skrb visoko su cijenjeni u svim društvima. U Europi smo na zdravstvenu skrb tada trošili oko 10 posto našeg BDP-a ili godišnje 2.730 € po osobi. Većina zemalja u Europi trošila je otprilike 25-35 posto svog ukupnog proračuna za biomedicinska i zdravstvena istraživanja. Nasuprot tome, okvirni programi Europske unije posvetili su tada manje od 15 posto ukupnih sredstava medicinskim istraživanjima. I kako su stvari stajale u predloženim planovima Horizon 2020, samo oko 11 posto ukupnog proračuna od 80 milijardi € planirano je posvetiti biomedicinskim i zdravstvenim istraživanjima. I to unatoč činjenici da biomedicinska i klinička istraživanja generiraju više od 50 posto rezultata istraživanja u Europi u odnosu na čitav svijet, mjereno brojem radova u časopisima i citatima.
I u apsolutnom smislu i u odnosu na BDP, SAD je trošio više na zdravstvenu skrb, tj. oko 6.400 € po glavi (prema tečaju kupovne moći). Osim toga, oko 50 posto svih američkih javnih sredstava za istraživanje odlazi na medicinska istraživanja, što znači da je javna potrošnja za biomedicinska istraživanja po glavi stanovnika oko 3,5 puta veća nego u Europi.
Podrazumijeva se da je ova situacija daleko od optimalne za europske građane i društva – s obzirom na to da biomedicinska i zdravstvena istraživanja generiraju višestruke koristi. Pacijenti (to jest, prije ili kasnije, svi mi) imaju koristi od boljih istraživanja, jer poboljšavaju zdravlje i kvalitetu života. Postoje brojni dokazi o vrlo visokom društvenom utjecaju biomedicinskih istraživanja. Zdravstvena istraživačka zajednica i pružatelji zdravstvenih usluga dobivaju važne uvide iz boljeg razumijevanja bolesti, što dovodi do poboljšanja u prevenciji, dijagnozi i liječenju te podupire bolje donošenje odluka i veću učinkovitost. Ovo je doduše drastično poremećeno proglašavanjem pandemije, najavom neprovjerenih „cjepiva“ i općenito otklonom od zacrtanih medicinskih strategija. Nekada važni svjetski čimbenici poput UN i SZO potpuno su se odmetnuli i napravili nesagledivu zbrku (štetu) u sustavu zdravstva. Troškovi zdravstvene skrbi brzo rastu diljem svijeta, ali veliki postotak tih troškova nije produktivan (spominje se čak preko 30 posto u SAD-u dok je u većine Europskih zemalja taj postotak nepoznat). Medicinsko istraživanje moglo bi stvoriti rješenja za zdravstvene probleme tako da se proračuni za zdravstvenu skrb bolje ulažu, što dovodi do poboljšanog omjera troškova i koristi. Naravno, opći zaključak EMRC-a bio je da su porezni obveznici gubitnici.
Europski fond za klinička istraživanja
Uz dužno poštovanje načela supsidijarnosti, EMRC kao glavni prioritet predlagao je da se dodatni europski proračun uloži u novi mehanizam financiranja, po uzoru na načela vrlo uspješnog Europskog istraživačkog vijeća, za potporu kliničkim ili zdravstvenim istraživačkim projektima koji zahtijevaju multinacionalni pristup. To bi uključivalo klinička ispitivanja rijetkih bolesti, istraživanje novih aspekata medicine kao što je personalizirana medicina i istraživanje zdravlja gdje su potrebne velike skupine pacijenata i longitudinalno praćenje tijekom cijelog života kako bi se dobili statistički značajni rezultati.
Europski fond za klinička istraživanja trebao bi uglavnom raditi s pristupom "odozdo prema gore" kako bi se financirali najbolji projekti s najboljim povratom ulaganja. Proračun od 1 milijarde eura godišnje, s postupnim povećanjem tijekom vremena, činio se prikladnim za omogućavanje potpore studijama koje stvarno mogu napraviti razliku za zdravstvo u Europi - pa i svijetu. Danas je čitav taj plan poremećen nekim novim, sumnjivim i nadasve neprovjerenim ciljevima, čiji je pokretač uglavnom novac, premda se spominju i neki tamniji scenariji poput npr. redukcije svjetske populacije, bioterorizam… Europa je na nepotrebna i štetna „cjepiva“ daleko nadmašila iznos koji spominjem u ovom tekstu.
Prepreke učinkovitom djelovanju javnog zdravstva
Prepreke učinkovitosti javnog zdravstva postoje već duže vrijeme. Iz tablice 3 možemo vidjeti da su se oko toga vodile ozbiljne rasprave. Opširnije sam o ovoj temi pisao u svojoj kolumni https://epoha.com.hr/2024/09/29/akademik-kresimir-pavelic-kriza-javnog-zdravstva/. Danas se po središnjim medijima kao najveći problem javnog zdravstva navode tzv. najavljujuće pandemije te bjesomučna proizvodnja “cjepiva”. Svi ostali problem javnog zdravstva u posljednje se vrijeme slabo spominju. Ignoriraju se neki od osnovnih problema čovječanstva: umiranje od gladi, povećana smrtnost, drastični porast kroničnih bolesti i prisila na doživotne recepte itd. Rasipa se ogroman novac poreskih obveznika na tzv. cjepiva umjesto da se koristi za stvarno poboljšanje situacije u javnom zdravstvu. Gdje taj novac završava?
Tablica 3. Prepreka u javnom zdravstvu je mnogo. Evo što se preporučuje u knjizi The Future of Public Health koju objavljuje američki Nacionalni institut zdravlja: https://www.ncbi.nlm.nih.gov/books/NBK218227/

Ukoliko se ove prepreke ne prevladaju, nemoguće će biti razviti i održati kapacitet za suočavanje sa sadašnjim i budućim izazovima za javno zdravstvo uz održavanje već postignutog napretka. Doći će do smrti i invaliditeta koji bi se mogli spriječiti s trenutnim znanjem i tehnologijama. Zdravstveni problemi i dalje će uzimati nepotreban danak, a nacija (ovdje se misli poglavito na SAD) neće biti spremna suočiti se s budućim prijetnjama zdravlju.
Javno zdravstvo suočava se istovremeno s nizom izazova. Trajni uspjesi često dovode do apatije, a vidljivost i uzbuđenje oko novih problema promiču ad hoc odluke koje fragmentiraju programe i preusmjeravaju resurse od uspostavljenih i uspješnih programa.
Čini se da naglasak na preprekama, a ne na postignućima, javno zdravlje baca u neopravdano negativno svjetlo. Javno zdravstvo ima povijest postignuća koja bi trebala biti izvor ponosa. Ipak, probleme koji mogu narušiti sadašnje i buduće kapacitete javnog zdravstva treba identificirati i s njima se suočiti ako javno zdravstvo želi nastaviti sa svojim postignućima a ne skrivati ih od javnosti.
Pridružite se:
WEB STRANICA:
https://arnasebalj.com
Telegram kanal Arna Šebalj:
https://t.me/arnakanal
Chat, grupa
S Arnom i istinom:
https://t.me/arnasebalj
SVJEDOČANSTVA "CIJEPLJENIH" u HRVATSKOJ
https://t.me/+jUM0zkaioNxmZDQ0
Svjedočanstva NE-cijepljenih u Hrvatskoj
https://t.me/+FKt1CiAN8fwyOGU0
FB
https://www.facebook.com/profile.php?id=100086873156577
YOUTUBE KANAL:
https://youtube.com/@medijskagrupa1?feature=shared